


JRA(若年性関節リウマチ)は、現在はJIA(若年性特発性関節炎)という呼び方に移行していますが、
ここでは耳なじみのあるJRAという表記を用いました。
JRAに関係する検査について、何のためにその検査をするのか、どういう仕組みでその検査データが出るのかをまとめています。
![]()
![]()
2004年、当時2歳の次女がJRA(若年性関節リウマチ)と診断されました。
JRAに関係する検査のデータについて、自分なりに勉強してまとめたものをupしました。
思い込みや勘違い・間違いなど、ご指摘・ご教授いただければ助かります。
検査データにはいろいろな意味がありますが、ここではJRAに関係することのみ抜粋してまとめています。病気が違えば、検査データの解釈も大きく異なります。
文中の☆は注釈として最後にまとめています。
1.血沈(赤沈)/erythrocyte sedimentation rate(ESR)
2.CRP/C-reactive protein(C反応性蛋白)
3.ヒアルロン酸
4.白血球/white blood cell(WBC)
5.赤血球/red blood cell(RBC)
6.ヘモグロビン/hemoglobin(Hb)
7.血小板/platelet(Plt)
8.AST(GOT)/asparate aminotransferase(glutamic oxalacetic transaminace)
;アスパラギン酸アミノ基転移酵素(グルタミン酸オキサロ酢酸トランスアミナーゼ)
9.ALT(GPT)/alanune aminotransferace(glutamic pyruvic transaminase)
;アラニントランスアミナーゼ(グルタミン酸ピルビン酸トランスアミナーゼ)
10.LD(LDH)/乳酸脱水素酵素(lactate dehydrogenase)
11.BUN
12.クレアチニン
13.抗核抗体/Anti-nuclear Antibodies(ANA)
14.リウマトイド因子/rheumatoid factor(RF):リウマチ因子・リウマチ反応
15.IgG
16.IgM
17.尿蛋白,潜血
18.C3
19.C4
20.MMP-3
補足
![]()
(1)血沈って何?
「赤血球(血球)沈降速度」の略。
3.8%クエン酸ナトリウム0.4ml(血を固まらせないために混ぜる)+静脈血1.6mlを測定用の細いガラス管に入れておくと、自然に赤血球が沈んでくる(上澄みと赤血球に分かれる)。30分、1時間、2時間後に上澄みの高さを測る。
① 血沈の数値の意味
普通は1時間値のことを言う。20mm/h(赤血球が1時間に20mm沈む)よりも数値が大きいと「血沈が上がった」「赤沈が亢進した」などと言う。JRAで血沈が上がると、体のどこかで炎症が起こっているのではと考えることが多い。(☆A)
② 血沈促進の程度
軽度促進 20~25mm/h,中等度促進 25~50mm/h,高度促進 50mm/以上
③ 血沈の特徴
血沈やCRPは、体のどこかに炎症があるときに上昇する。CRPは急性の炎症で早期に上昇するが、血沈が変動するのは30時間以上経ってから。血沈は発熱などの急性症状や白血球の増加、CRP増加に遅れて促進が現われ、軽快時も遅れて正常化してくる。
④ 赤血球が沈む仕組み
赤血球はバラバラに落ちていくのではなく、赤血球が集まって(固まりになって)落ちていく。赤血球は負に電化していて反発しあうが、フィブリノーゲン、γ(ガンマ)グロブリンなどの正に荷電している蛋白が、のりの役目をして固まりをつくる。
(2)なぜ「血沈が上がる(亢進,促進する)」?
/炎症で血沈が上がっている場合(☆B)
炎症や組織の破壊があると、肝臓はそれに反応してフィブリノーゲンを作り、リンパ球の一種であるB細胞はγ(ガンマ)グロブリンをつくる。フィブリノーゲンやγグロブリンは赤血球をくっつける役割をするので、これが増えると血沈が促進する。※1.(1)④参照
→ではなぜ炎症があるとフィブリノーゲンやγグロブリンが作られる?
フィブリノーゲンは血を固める原料となる蛋白で、炎症や組織の破壊に伴って作られる。
γグロブリンは、病原微生物を排除するために作り出される抗体で、免疫に関係している
ことから免疫グロブリンとも呼ばれる。
(3)血沈の亢進に(炎症以外で)影響すること
①JRAの症状としての貧血傾向(☆B)
リウマチの炎症が強くなると、血液中の鉄分がリンパ球に取り込まれて減ったり、骨髄で赤血球を造る能力が低下したりする(ふつう、炎症の改善とともに貧血も改善するので、特に貧血の治療はしない)。
②免疫抑制薬(メソトレキセート)の副作用の可能性
免疫抑制薬は、膠原病の免疫反応に関係する細胞を抑え、異常な免疫反応を起こさせないような働きがある。副作用として、正常な細胞の働きも抑えてしまうので(赤血球を造る細胞の働きも抑えてしまうので)、貧血が起こることがある。
![]()
(1)CRPって何?
体内に、何かの原因で炎症や組織の破壊が起きている時、血液中に大量に増える蛋白質のうちの一種。感染症や膠原病、悪性腫瘍、梗塞、大きな外傷や熱傷、外科手術など、いろんな原因で増える。
①CRPの数値の意味
正常な人は0.4mg/dl以下。JRAでCRPが上がると、炎症が起こっているのではと考えることが多い。ただ、風邪など他の原因でも上がるので、上がった時は、JRAが原因か、(風邪など)他の原因があるのか、よく調べる必要がある。
②CRPの特徴
炎症の急性期に上昇し、数値によって炎症の程度を知ることができる。炎症が改善すれば、速やかに減少する。経過によって変動が大きく、炎症の状態や治療効果の観察に大変役に立つ。
③なぜ「CRP」という名前?
CRPとはC反応性蛋白(C-reactive protein)の略。もともと(発見された時)、肺炎球菌の成分のC-多糖類に反応する蛋白という由来から命名された(でも実際は肺炎球菌以外にも反応する)。
(2)CRPが上がる仕組み
①CRPの役割
CRPは、炎症や組織の破壊が起こっている部分で細菌や寄生虫にくっつく。CRPの表面には特別な印があって、その印を目標に好中球(4.(1)白血球参照)が効率的に悪いものを食べる。またCRPは、補体(☆C)を活性化するので細菌を退治したり組織の修復に貢献する。
②CRPはなぜ増える? どこで作られる?
炎症の時、細菌などを単球(マクロファ-ジ)が食べると、サイトカイン(免疫に関係する細胞間の情報をやりとりする蛋白)ができる。このサイトカインが肝臓を刺激して、CRPがたくさん作られる。
(3)数値の程度
①正常値、および陽性の目安
CRP陰性は、0.3mg/dl以下としている本もあれば、1mg/dl以下としている本もある。0.5mg/dl以下を陰性としていることが多い。1~10mg/dlを陽性、または弱い陽性、10mg/dl以上を強陽性と言う。
②高値の目安
ウイルス感染,ガン,膠原病:10mg/dl程度,
重症の細菌感染,リウマチ:20mg/dl程度,
敗血症:30mg/dlになることもある。
(4) 検査方法
大きくは「定性法」と「定量法」に分けられる。定量法はさらにTIA法,LA法,ネフェロメトリー法,ラテックス凝集免疫比朧法に分けられる。CRP測定には、定量法のうちのどれかを使う病院がほとんど。中でもLA法を使っているところが多い。
「 ①定性法
∟ 定量法 「 免疫比濁法 ―― ②ラテックスを使わない免疫比濁法(TIA法)
| ∟ ③ラテックス凝集免疫比濁法(LA法)
∟ 免疫比朧法 ―― ④ラテックスを使わない免疫比朧法(ネフェロメトリー法)
∟ ⑤ラテックス凝集免疫比朧法(ラテックス比朧法)
①定性法:血液に抗原抗体反応を起こさせる試薬を入れて、その結果できた固まりの
度合いを眼で見て6段階(+1~+6)で判断する。測定値の数値化は出来ない。
②TIA法:血液に抗原抗体反応を起こさせる試薬を入れて、抗原抗体反応の結果できた
固まりに光を当てて、光の透過具合を装置により判定する。
③LA法:方法はTIAと同じだが、試薬中の抗体に、ラテックス粒子をくっつけたものを使う。
こうすると、より低いCRPも検出できる。
④ネフェロメトリー法:免疫比濁法は光の透過具合を見るのに対して、免疫比朧法は光の散乱
具合を装置により判定する。
⑤ラテックス比朧法:方法はネフェロメトリーと同じだが、試薬中の抗体に、ラテックス粒子をくっつけた
ものを使う。こうすると、より低いCRPも検出できる。
![]()
![]()
![]()
(1)白血球って何?
白血球は、血液の中の細胞の一種。免疫機能の中心的な存在で、体内に侵入してくる病原体や、自分の体の中で発生した異物(がん細胞、自己細胞の死骸、悪玉コレステロール、など)を取り除いてくれる。
「血球成分 ― 赤血球
| ∟ 白血球 ―― 単球 ― マクロファージ
血液 ―| | ∟ 顆粒球 ― 好酸球,好中球,好塩基球
| | ∟ リンパ球 ― NK細胞
| | ∟ T細胞 ―― ヘルパーT細胞
| | | ∟ キラーT細胞
| ∟ 血小板 | ∟ サプレッサーT細胞
∟ 液体成分 ∟ B細胞
☆オレンジ色は免疫細胞
☆単球(マクロファージ)、好中球、好酸球は細菌などの異物を食べる作用をするため食細胞とも呼ばれる。
☆血液の量は大人で4~5ℓ
①白血球の数値の意味
血液1mm3(μl)あたりの白血球数を数える。でも実際は、白血球の中にある細胞をさらに細かく分類して、それらの割合(白血球分画)の変化を読み取って、診断に役立てることが多い。ふつうは、WBCの増減は好中球の増減による場合が多い。
②白血球の種類と働き
【好中球(Neutrophil)/好中球分葉核(Segmented
cell)+好中球桿状核(Stab cell)】
白血球の中で最も数が多く、40~60%を占める。傷口ができると、好中球はアメーバみたいに動いて血管の外に出て、傷口に集まる。そして病原体を食べ、活性酸素の殺菌作用で破壊(殺菌)する。破壊後は膿になって体の外へでる。
【好酸球(Eosinophil)】
白血球の2~4%。好中球と同じように、アメーバみたいに動いたり異物を食べたりすることができ、寄生虫など大きなものを傷つけることはできるが、病原体を破壊(殺菌)することはできない。アレルギー反応があるときや膠原病のときは、増える。
【好塩基球(Basophil)】
白血球の0~2%。アレルギーなどに関係する
【単球(Monocyte)/大食細胞(マクロファージ)】
白血球の26~40%。細菌を強力に食べるので大食細胞と呼ぶ。病原体が侵入するとそれをすぐに食べて分解し、病原体の情報をヘルパーT細胞に報告する。サイトカイン(☆J)の刺激があると活性化され、さらにたくさん病原菌を食べる。
【リンパ球(Lymphocyte)】
好中球の次に多く、白血球の30~50%。免疫反応の中心的役割を行う。
[NK(natural killer)細胞]
ウイルスに感染したての細胞や、生まれたてのがん細胞に作用し、異常を発見したら素早く攻撃する。
他の細胞から指令を受けた後、活動を始めるT細胞やB細胞と違って、指令がなくても独自に働ける。
[T細胞]
ヘルパーT細胞:司令官として働く。マクロファージやB細胞から病原体の情報を受け取りサイトカインを
放出してマクロファージやB細胞、キラーT細胞に刺激を与え、その病原体と闘うよう指令
を出す。
キラーT細胞 : ヘルパーT細胞が出したサイトカインの刺激を受けて、ウイルスに感染した細胞を殺す
(ウイルス自体は殺せない)。
サプレッサーT細胞 : 免疫反応を終わらせる指令を出す。
[B細胞]
病原体を見つけると、捕まえて食べて分解し、病原体の情報をヘルパーT細胞に報告する。
ヘルパーT細胞の指令があると「抗体」を作り、病原体を直接攻撃する。さらに病原体を記憶して
「免疫記憶細胞」として次の闘いに備える。
③白血球の特徴
細菌感染があると白血球数は上がるが、ウイルス感染があると白血球は正常かむしろ減少傾向になる。
(2)白血球と(関節の)痛みや腫れとの関係
JRAの場合、関節にある滑膜で免疫反応があると白血球が集まってくるが、この時に白血球がプロスタグランジンなど痛みや炎症のもとになる物質を作り出す。白血球が多くなると痛みや炎症のもとになる物質も増えるので、腫れたり、痛みを感じるようになる。
(ただし、これはリウマチ初期で、関節の痛みが滑膜の炎症による痛みだけであった場合。関節が破壊されていくにしたがって、血流が悪くなったことによる痛みや筋肉が不自然に引っ張られるための筋肉痛なども出てくる)
(3)白血球数が増える理由
①病気の可能性
白血球には好中球、好酸球、リンパ球・・・など、たくさん種類がある。それぞれに増える病気があるので、増えた場合は、総数と血球成分のどれが増えているか調べる必要がある(好中球が増える病気とか、リンパ球が増える病気とか、いろいろあってひとくくりにできない)。
②生理的変動
ふつう「白血球数」というのは、流れている血液の中の白血球数だが、好中球はこの外にほぼ同じ量が停滞プール(肺、骨髄、肝臓などでほとんど流れずにいる)にある。停滞プールにある好中球は、運動その他の刺激ですぐに流れている血液の中に移動する。
③膠原病と白血球数
同じ膠原病でも、関節リウマチや多発性筋炎などの炎症性疾患では白血球は増加していることが多いが、全身性エリテマトーデス(SLE)や混合性結合組織病(MCTD)、シェーグレン症候群では白血球は減少していることが多い。
④JRAで白血球数が増加した場合に疑うもの
好中球増加:細菌による感染(扁桃腺炎,肺炎,胃腸炎,膀胱炎,虫垂炎など)
好酸球増加:アレルギー性の病気,寄生虫,急性感染の回復期
リンパ球増加:急性ウイルス感染症,結核などの慢性感染症
単球増加:細菌感染
(実際は白血球だけで判断することはない。CRP、血沈ほか様々なデータを併せて判断する)
(4)白血球数に影響すること
①ステロイド内服による白血球数増加
ステロイドは血液成分に対する作用として、白血球(特に好中球)の生成を促進し、リンパ球の生成を抑制する。その結果、白血球の増加や好酸球およびリンパ球の減少が引き起こされる。
②抗リウマチ薬の副作用
抗リウマチ薬の副作用の一つに、骨髄機能抑制(骨髄で白血球を造る能力が低下)がある。
③年齢
乳児~就学前の幼児の白血球数は成人より多く、健康でも1万/μl前後。また、生後4週~4歳までは、白血球分画で、好中球よりもリンパ球のほうが多い。
④ストレス
肉体的ストレス(痛み、運動、寒さ)や、精神的ストレスでも、白血球数は一時的に2000~3000の増加がある。
(5)数値の程度
「増加」は1万以上、「減少」は3500以下(こどもリウマチノートに書いてある基準値は4500~8500)とされることが多い。ただし、年齢を考慮すること(上記(3)③参照)。
(6)検査方法
「自動血球分析装置」という機械で全血球計算(complete
blood count;CBC)を行うと、この中で白血球数、赤血球数、血小板数、白血球分画などは一度に、1分くらいで測れる。白血球数を測る原理としては、薄めた血液に電気を当てて、その電気抵抗パルスの形から血球をわけ、パルスの数からそれぞれの血球の数を数える。白血球分画に異常がある場合は、さらに顕微鏡で白血球を調べる。
(7)白血球と治療
┌ LCAP療法/ leukocytapheresis(白血球除去療法;エルキャップ療法)
└ GCAP療法/ Granulocytapheresis(顆粒球除去療法,顆粒球吸着療法)
①これらの治療の目的
血液中の活性化した白血球を取り除き、炎症を鎮める。つまり、活性化した白血球が関節内にとどまり、炎症を長引かせたり、軟骨や骨の破壊を始める前に除去してしまう。また、もともと飲んでいる薬の効果を取り戻し、その効果を持続させる。
②方法
血液を一度体の外に出し、白血球を除去するフィルターを使って活性化した白血球を取り除き、浄化した血液を体に戻す。1回の治療時間は約1時間、毎週1回ずつ、5-10回で終わる。もともと飲んでいる薬はそのまま飲み続ける。
③どんな人がするの?
現在使用している薬では十分な効果を得られない、潰瘍性大腸炎や慢性リウマチの患者。ただし、体が小さいとできない(体外循環量がある程度はあるので)。2000年4月より潰瘍性大腸炎の治療困難例に保険適用され、2004年4月から関節リウマチにも保険適用された。
④効果
この治療を行った後、約1週間で腫れや痛みが改善する。潰瘍性大腸炎の場合は60~80%の患者に効果があり、副作用として発熱や嘔吐、血圧低下があるが、いずれも一時的なもので、ステロイドのような長期的な副作用はない。
⑤費用
1回あたり14万5000円かかる(実際は難病患者には公費の補助がある)。高価なため、治療の対象は重症患者や難治性の患者に限られるが、対象外でも治療を希望する人もいる。特に子どもの場合は、ステロイドは成長障害をもたらすので、これからの治療として期待が寄せられている(2005年5月25日現在)。
![]()
(1)赤血球って、何?
血液 ―┬─ 血球 ┬─ 赤血球 ――― 酸素を運ぶ
│ ├ 白血球 ――― 細菌等から体を守る
│ └ 血小板 ――― 血管の傷を治す
└ 血漿 ―――――――― 栄養や老廃物を運ぶ
赤血球は、血球の中で最も多く、血球の96%を占めている。赤血球は肺で受取った酸素を体の隅々の細胞まで運ぶ。細胞は酸素を受取って体に必要なエネルギーをつくり、老廃物として二酸化炭素を出す。赤血球はこの二酸化炭素をふたたび受取って、組織から肺まで運ぶ。
①赤血球の数値の意味
赤血球数は、性別、年齢、採血部位、測定法などで差がある。日本ではふつう、1mm3(1μl)中に何個 赤血球があるかを数える。最近、国際的には1L当たりの数で表現される傾向にあり、例えば427万/μlは4.27×1012/lと表記されることもある。
②赤血球に関する表現
赤血球やヘモグロビンが少ない状態を貧血、逆に多いときを多血症と言う。貧血がある場合は、ふつう、赤血球についてさらに詳しく分析し、どういう貧血なのかを判断する助けとする。
(2)数値の程度
①正常値の目安
男性で約500万個、女性で約450万個前後と言われたり、男性410万~570万個、女性380万~520万個と言われたりするが、大体そのくらい。こどもリウマチノートでは410万以上としている。リウマチで貧血になることはあっても多血症になることはない。
②赤血球の詳しい分析
|
健常人 |
小球性低色素性貧血 |
正球性正色素性貧血 |
大球性高色素性貧血 |
|
|
MCV 正常 |
MCV 小 |
MCV 正常 |
MCV 大 |
|
|
赤 |
赤血球数 |
赤血球数 赤血球の大きさ |
赤血球数 赤血球の大きさ →変わらない 赤血球に含まれるヘモグロビン量 →変わらない ↓ 全体としてヘモグロビン濃度減少 |
赤血球数 赤血球の大きさ →大きくなる 赤血球に含まれるヘモグロビン量 →多くなる ↓ 全体としてヘモグロビン濃度減少 |
|
代 |
・鉄欠乏性貧血 |
・腎性貧血 |
・ビタミンB12欠乏性貧血(胃切除後) |
【ヘモグロビン(Hb)】6.ヘモグロビンを参照のこと
【ヘマトクリット(Ht)】 一定の血液量に対する赤血球の割合(容積)を%で表したもの。
男性38.0~50.0%、女性34.0~45.0%
【赤血球1個当たりの平均容積(MCV)】 赤血球の大きさの指標となる。基準値85~102fl。
【平均ヘモグロビン量(MCH)】 赤血球1個に含まれるヘモグロビン量を表したもの。基準値28.0~34.0pg
(3)JRAおよび年齢(子ども)と関連した貧血の原因
①慢性炎症性貧血
炎症が慢性的にあると、サイトカイン(☆J)が体内に作り出される。サイトカインは骨髄が赤血球を作るのを抑制したり、赤血球の寿命を短くしたりするので、貧血になる。この時、赤血球やヘモグロビンの状態は鉄欠乏性貧血と似た状態になる。
②鉄欠乏性貧血
a.リウマチの炎症が強くなると、血液中の鉄分がリンパ球系に取り込まれて減る。
b.非ステロイド系抗炎症剤(NSAID)やステロイドの副作用で胃潰瘍など消化管の出血があると、出血による
鉄欠乏性貧血となる。
c.偏食が強いと、食べ物からの鉄分の摂取が不足することがある。
d.生理のある年齢だと、生理による出血が鉄欠乏性貧血の原因のこともある。
e.成長期の子どもで1年に5~10cmも身長が伸びるような場合、体の中を巡る血液も急に増えるが、これに
対して赤血球の増産が追いつかなくて貧血になる。(JRAの子は、慢性的な炎症やステロイドのため低身長の
ことが多いので、このケースは少ない)
③腎性貧血
:腎臓は尿を作って血液を浄化する他に、造血を促すホルモン“エリスロポエチン”を作っている。
このため、腎機能が低下することで造血が鈍くなり、貧血を起こすことがある。
a. 関節リウマチそれ自体による腎臓の障害はめったにない。ただし、関節リウマチによる全身の炎症が
長期間(15年位)続くと、アミロイドと呼ばれる物質が腎臓にたまることがある。そうなると、腎臓の機能を
障害することがある。
b.抗リウマチ薬や非ステロイド系抗炎症剤(NSAID)で腎機能が低下することがある。
この場合は、原因となる薬を中止すると改善することがほとんどである。
④骨髄性の貧血
血液を造るおおもとは骨髄。JRAの場合、抗リウマチ薬の副作用に骨髄機能抑制がある。
⇒JRAの場合、程度の差はあれ、ほとんどの場合で貧血がある。原因は一つではなく、いくつもの原因が重なっており、JRAの病勢が改善すると貧血も改善することが多い。
(4)赤血球の検査方法
「自動血球分析装置」という機械で全血球計算(complete
blood count;CBC)を行うと、この中で赤血球数、白血球数、血小板数、などは一度に、1分くらいで測れる。赤血球数を測る原理としては、血液に電気を当てて電気抵抗から赤血球を判断し、その数を数える。
![]()
(1)ヘモグロビンって何?
赤血球の2/3は水分で、1/3はヘモグロビン(血色素)とよばれる蛋白質である。ヘモグロビンが赤いため、血液は赤く見える。ヘモグロビンは酸素が豊富なところでは酸素と結びつき、酸素が乏しいところでは酸素を放出する性質がある。
(2)数値について
①数値の意味
1dl中にヘモグロビンがどれだけあるか、ということを表している。子どもの場合、年齢によって赤血球数やヘモグロビン濃度に多少の違いはあるが、ふつうは、ヘモグロビンが10g/dl以下、赤血球が350万/μl以下が貧血と診断される。
②正常値について
【赤血球数/μl】 【ヘモグロビン/dl】
乳児 310~450万 9~14g
幼児 390~530万 11~15g
小児 410~530万 12~15g
成人男性 410~530万 13~18g
成人女性 380~480万 12~16g
(3)ヘモグロビン値に影響すること/貧血の原因
ヘモグロビンは鉄を含む「ヘム」という色素と、蛋白質である「グロビン」から出来ているので、鉄が不足するとヘモグロビンが作られなくなり、貧血になる。5.赤血球(3) JRAおよび年齢(子ども)と関連した貧血の原因②鉄欠乏性貧血参照のこと。
(4)検査方法
自動血球分析装置」という機械で全血球計算(complete blood count;CBC)を行うと、この中で赤血球数、ヘモグロビン濃度、白血球数、血小板数、などは一度に、1分くらいで測れる。
![]()
(1)血小板って何?
血小板の最も重要な役割は、出血を止めることである。血管が傷つくと、血小板は傷ついた血管壁にはりつき、さらに血小板同士が集まって血栓(血のかたまり)を作る。血栓は血液中のフィブリノゲンという蛋白質が変化してできるフィブリンによってガッチリ固められる。
(2)数値について
①数値の意味
ふつう、1mm3(1μl)中に何個 血小板があるかを数える。10万以下を血小板減少症と呼び、出血が止まりにくくなる。40万以上を血小板増多症と呼び、100万個以上に増えると、血管内に血栓ができて脳梗塞などを起こしやすくなる。
②正常値の目安
施設によって示す正常値にばらつきが大きい。12~40万としていたり、15~30万としていたりするが、大体そのくらい。こどもリウマチノートでは13~32万としている。JRAでは増加を示すことが多いが、増加した場合でも50~60万までは治療の必要はない。
(3)JRAの場合、血小板数に影響すること
①炎症状態が続くこと
JRAで炎症状態が続くと、様々なサイトカイン(☆J)が分泌される。サイトカインのひとつであるIL-6は、骨髄に働きかけて血小板産生を促進させるので、慢性炎症の状態が続くと、血小板は増加する。
②鉄欠乏性貧血
貧血を引き起こす最も危険な原因は出血である。そこで鉄欠乏性貧血による組織の酸素不足があると、生体は「出血がある。血を止めるために血小板をたくさん作るぞ」と認識して血小板を増産するので、血小板数が増える。
(4)検査方法
「自動血球分析装置」という機械で全血球計算(complete
blood count;CBC)を行うと、この中で赤血球数、白血球数、血小板数、などは一度に、1分くらいで測れる。血小板数を測る原理としては、血液に電気を当てて電気抵抗から血小板数を判断し、その数を数える。
![]()
/アスパラギン酸アミノトランスフェラーゼ(グルタミン酸オキサロ酢酸トランスアミナーゼ)
/ aspartate aminotransferase(glutamic oxalacetic transaminase)
(1) ASTって何?
体の中には、触媒(☆K)作用を持っている蛋白質がいくつもある。これらをまとめて「酵素」と呼ぶ。ASTはこの「酵素」のひとつで、肝細胞や筋肉にたくさん存在する。L-アスパラギン酸とα-ケトグルタル酸は、ASTの助けでLグルタミン酸とオキサロ酢酸になる。
AST
↓
L-アスパラギン酸+α-ケトグルタル酸 → Lグルタミン酸+オキサロ酢酸
(?)ASTと書いたりGOTと書いたりするのはなぜ?
従来「GOT」と呼ばれていたものを、酵素名称の標準化により「AST」と呼ぶ施設が多くなった。GOTよりもASTのほうが国際的な標準であり、今後広く使われるようになると思われる。GOTもASTも単位は全く一緒。
(2)ASTが上がる仕組み
血液中のASTの値が高くなったということは、いつもは肝細胞や筋肉にあるはずのASTが、血液中にどっと出てきたということ。普通は、肝細胞や筋肉が破壊されている(例:肝炎,心筋梗塞,多発性筋炎)のを疑う。JRAの場合は、薬剤性の肝機能低下を疑うことが多い。
(3)ASTの特徴
ASTとALTは、ほぼ同じ働きの酵素である。ただ、ASTは肝細胞・心臓の筋肉・手足の筋肉・血液の赤血球の中にあるが、ALTはそのほとんどが肝細胞にある。だから、肝細胞が壊れた時はASTとALTが一緒に上がるが、心筋梗塞や赤血球が壊れた場合(溶血)はASTだけ上がってALTが上がらないことがある。
(4)数値について
①数値(単位)の意味
単位はIU/lで表す。IUはInternational unit:国際単位のこと。酵素は直接重さや個数をはかれないので、国際的な基準として、37℃で1分間にAという物質1モルをBという物質1モルに変える活性が1国際単位と決められている。
②正常値の目安
正常値は10~35IU/lと言われたり、11~40IU/lと言われたりするが、大体そのくらい。こどもリウマチノートでは13~36IU/lとしている。正常値より低くても問題はない。
③高値の目安
100以下:軽度の増加,100~500:中等度の増加,500以上:高度の増加,1000以上:高度の増加
(5)JRAの場合、AST数に影響すること;薬剤性肝機能障害のおそれ
肝機能障害を引き起こす薬の代表的なものは、抗生物質と消炎鎮痛剤(NSAID)である。
薬剤性肝機能障害は大きく分けて「アレルギー性肝障害」(特定の薬によってアレルギー反応が起こる)と、「中毒性肝障害」(肝臓の能力を上回る量の薬を服用することで起こる)がある。
JRAの場合、初めてNSAIDを使う時や、NSAIDの種類を変更する時はアレルギー性肝障害が起こらないか、NSAIDを増やす時は中毒性肝障害が起こらないか、特に肝機能に注意する必要がある。
(6)検査方法
①JSCC(日本臨床化学会)準拠法=UV/RATE法
患者の血液中のASTにより、L-アスパラギン酸とα-ケトグルタル酸はグルタミン酸とオキサロ酢酸になる。さらにオキサロ酢酸は、NADH(ニコチンアミドアデニンジヌクレオチド)とMDH(リンゴ酸脱水素酵素)のもとでリンゴ酸とNADになる。この時NADHがNADになることで340nmの吸光度が減少する。この減少速度を測定することで患者の血液中のAST活性値を求める。
②IFCC(国際臨床化学連合)準拠法
JSCCとほぼ同じで、PALP(補酵素)を添加して調べる
![]()
/アラニンアミノトランスフェラーゼ(グルタミン酸ピルビン酸トランスアミナーゼ)
/ alanune aminotransferase(glutamic pyruvic transaminase)
(1) ALTって何?
体の中には、触媒(☆K)作用を持っている蛋白質がいくつもある。これらをまとめて「酵素」と呼ぶ。ALTはこの「酵素」のひとつで、とりわけ肝細胞に多く含まれている。L-アラニンとα-ケトグルタル酸は、ALTの助けでピルビン酸とグルタミン酸になる。
ALT
↓
L-アラニン+α-ケトグルタル酸 → ピルビン酸+グルタミン酸
(?)ALTと書いたりGPTと書いたりするのはなぜ?
従来「GPT」と呼ばれていたものを、酵素名称の標準化により「ALT」と呼ぶ施設が多くなった。GPTよりもALTのほうが国際的な標準であり、今後広く使われるようになると思われる。GPTもALTも単位は全く一緒。
(2)ALTが上がる仕組み
血液中のALTの値が高くなったということは、いつもは肝細胞にあるはずのALTが、血液中にどっと出てきたということ。普通は、肝細胞が破壊されている(例:肝炎,飲酒や薬物の影響)を疑う。JRAの場合は、薬剤性の肝機能低下を疑うことが多い。
(3)ALTの特徴
ALTとASTは、ほぼ同じ働きの酵素である。ただ、ALTはそのほとんどが肝細胞にあるが、ASTは肝細胞・心臓の筋肉・手足の筋肉・血液の赤血球の中にもある。だから、肝細胞が壊れた時はALTとASTが一緒に上がるが、心筋梗塞や赤血球が壊れた場合(溶血)はALTは変化せずにASTだけ上がることがある。
(4)数値について
①数値(単位)の意味
単位はIU/lで表す。IUはInternational unit:国際単位のこと。酵素は直接重さや個数をはかれないので、国際的な基準として、37℃で1分間にAという物質1モルをBという物質1モルに変える活性が1国際単位と決められている。
②正常値の目安
正常値は7~34IU/lと言われたり、6~43IU/lと言われたりするが、大体そのくらい。こどもリウマチノートでは9~44IU/lとしている。正常値より低くても問題はない。
③高値の目安
100以下:軽度の増加,100~500:中等度の増加,500以上:高度の増加,1000以上:高度の増加
(5)JRAの場合、ALT数に影響すること;薬剤性肝機能障害のおそれ
肝機能障害を引き起こす薬の代表的なものは、抗生物質と消炎鎮痛剤(NSAID)である。
薬剤性肝機能障害は大きく分けて「アレルギー性肝障害」(特定の薬によってアレルギー反応が起こる)と、「中毒性肝障害」(肝臓の能力を上回る量の薬を服用することで起こる)がある。
JRAの場合、初めてNSAIDを使う時や、NSAIDの種類を変更する時はアレルギー性肝障害が起こらないか、NSAIDを増やす時は中毒性肝障害が起こらないか、特に肝機能に注意する必要がある
(6)検査方法:JSCC(日本臨床化学会)準拠法
患者の血液中のALTにより、L-アラニンとα-ケトグルタル酸はグルタミン酸とピルビン酸になる。さらにピルビン酸は、NADH(ニコチンアミドアデニンジヌクレオチド)とLDH(乳酸脱水素酵素)のもとで乳酸とNADになる。この時NADHがNADになることで340nmの吸光度が減少する。この減少速度を測定することで患者の血液中のALT活性値を求める。
![]()
(1)LDって何?
LDは「酵素」のひとつ。補酵素と一緒に働くことで、ピルビン酸を乳酸に(または乳酸をピルビン酸に)変える働きをする。LDは心筋、腎臓、骨格筋、肝臓、赤血球など、あらゆる臓器や組織にある。
LD
↓
正反応
→
乳酸+NAD+ ピルビン酸+NADH+H+
←
逆反応
↑
LD
(?)LDと書いたりLDHと書いたりするのはなぜ?
従来「LDH」と呼ばれていたものを、酵素名称の標準化により「LD」と呼ぶ施設が多くなった。LDHもLDも同じ言葉(lactate
dehydrogenase)を略している。
(2)LDが上がることの意味
①どう考える?
血液中のLDの値が高くなったということは、いつもは組織にあるはずのLDが、血液中にどっと出てきたということだから、どこかの組織が損傷を受けていると考えるが、どこの組織かまではわからない。そこで他の酵素活性(AST,ALT,CPKなど)の値と組み合わせて判断する。
②検査の目的
ア)肝機能障害の診断
イ)心筋梗塞の経過診断(発作後10~14時間LD値の以上が続く)
ウ)それ以外の異常(悪性腫瘍はないか、多発性筋炎など筋肉の病気はないか他)の検索
・どちらにしてもLDのみで判断することはまずない。ア)であればASTとALTを、イ)であればCPKを等、
他の検査データと合わせて考える。
(3)LDの特徴
基準値(正常値)が、検査を受ける施設によってまちまちである。ある大学病院では100~210IU/l、ある市民病院は230~460IU/lということもあり、そのどちらかが間違っているわけではない。
(4)なぜLDの基準値は施設によって大きく異なる?
①測定方法が違う
LDの測定方法には様々なものがある。GSCC(ドイツ臨床化学会)法、SSCC(スカンジナビア臨床化学会)法、Wroblewsk-LaDue法は、P(ピルビン酸)→L(乳酸)への反応を見るが、JSCC(日本臨床化学会)法、IFCC(国際臨床化学連合)はL→P反応法なので、大きく異なる。
②各施設固有の事情
具体的には、検量方法の違い、標準品の違い、使用試薬(キット)の違い、測定装置の違い、試薬劣化やメンテナンス技術などの要因。例えば、同じ「JSCC法」であっても、「JSCC勧告法」が基本だが、温度や装置などの測定条件が実際的でないためアレンジされ「JSCC標準化対応法」「JSCC準拠法」として日常検査で使用される。この時に基準値に差ができる。
③具体的には、どのくらい異なる?
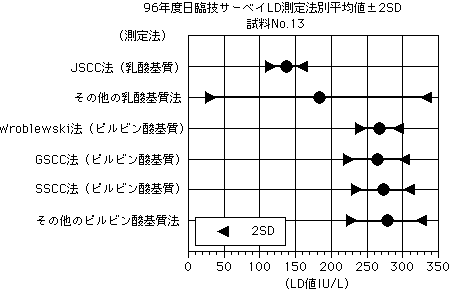
※以前日本で多かったのはWroblewski-LaDue法だが、現在はおおむね9割の施設がJSCC標準化対応法を用いている。
【おまけ】日本臨床化学会(JSCC)がL→P法を勧めた理由
1)比較的どの施設でも使用が可能(測定機器の性能に対する規格がP→L反応に比べて緩やかだから)
2)反応がより直線的に進行する。
3)P→L反応のように内因性ピルビン酸消去のためのプレインキュベーション(という検査)をしなくてもよい。
4)LPの5分画の酵素分析において、電気泳動法での測定がL→P反応である。また、L→P反応はLD3を測るのに適しており、LD1,2,4,5等に対しても最大活性95%以上測定ができる。
![]()
![]()
![]()
![]()
![]()
(1)抗核抗体って何?
人間の体は細胞で、細胞は核や細胞質などさまざまな要素でできている。ふつう、体内に細菌やウイルスなどの異物(抗原)が入ると、その抗原に抵抗するために抗体が作られる。抗核抗体とは、自分の細胞の核を抗原とみなして抗体を作ってしまったもの。
①抗核抗体の数値の意味
蛍光抗体法による抗核抗体の検査では、「患者の血清を何倍まで薄めても光っているか」を見ているので、検査結果の数値が40、80、160、320(倍)・・・と血清を薄めた倍々で表示される。40倍未満が正常値。
②抗核抗体陽性とは
抗核抗体の正常値は40倍未満とされているが、健常者でも40倍や80倍に出ることがある(健康な人の10~20%は陽性)。膠原病で陽性となる場合、ほとんどは160倍以上になる。大人の関節リウマチの抗核抗体陽性率は20%。
③抗核抗体は何のためにはかる?
まず抗核抗体の検査をして、陽性なら、「何か自己免疫疾患があるのではないか」と考え、次にさらに詳しく、核の中のどの成分に対する抗体なのかを調べる。疾患によって表れやすい抗体があるので診断するときの手がかりになる。
④抗核抗体の役目
よくわかっていない。ただ、20倍や30倍ならば健康な人でも多くが陽性になりうる(=健常人にも少しは生理的に存在しうる)ことから、何らかの役に立っているのではないかと思われる。死んだ細胞の処理に役立っているという説もある。
⑤どのように作られる?
Bリンパ球は、刺激(抗原)があれば抗体)を産生する。自分の細胞の核を刺激(抗原)と感じてつくられたのが抗核抗体だが、「なぜ自分の細胞の核を抗原とみなしてしまうのか?」はわかっていない。
(2)抗核抗体が高いとは?
①数値の程度
軽度上昇 40~80倍, 中等度上昇 160~1280倍, 高度上昇 2560倍以上
②抗核抗体が高い(たくさんある)とどうなる?
免疫複合体(☆D)ができると、白血球が食べたり、補体が壊したりする。補体が免疫複合体を壊す時、まわりの正常な組織も壊してしまう。免疫複合体が異物によるものでも自分の成分によるもの(自分の核+抗核抗体)でも、補体は関係なく壊してしまう。
(3)検査方法:蛍光抗体間接法(FA法)
色(蛍光色素)をつけた患者の血清を染料にして細胞核(ヒトの肝臓がん由来の培養細胞:Hep-2細胞)を染めてみて、染まるかどうかを調べる。染まれば核と反応する物質、つまり抗核抗体が患者の血清に含まれることがわかる。
![]()
(1)リウマトイド因子って何?
外部からの異物に対処できるよう、ふつう、ある程度の免疫グロブリン(☆E)が血液中にある。この免疫グロブリンの中の変性IgGに対する自己抗体(自己の成分に対する抗体。ちなみに抗核抗体も自己抗体のひとつ)。
①リウマトイド因子の数値の意味
RFは抗体なので、IgGやIgA,IgM,IgD,IgEに分類できるが、血液中に現れやすいのはIgM型。RFの検査に は、RAテストやRF定量,RAHA,RAPAなどがふつう行われるが、これらはいずれもIgM型のRFを測定している。別にIgG型のRFの検査もある。
②リウマトイド因子の特徴
慢性関節リウマチ(RA)で高率に発見されるが、他の膠原病や感染症でも陽性になることがある。正常な人の中にも陽性の人がいる(5%以下)。年齢が上がるとRF陽性率も上がり、70歳以上の人では10%以上になる。RA患者は必ずリウマチ因子が陽性というわけではないし、逆に陽性は必ず慢性関節リウマチというわけでもない。
③なぜ「リウマトイド因子」という名前?
1940年に、WaalerとRoseが、慢性関節リウマチ患者の血清に特殊な抗体があることを発見したのが始まり(実際は慢性関節リウマチ患者以外でもRFがある人はいる)。
(2)リウマチ因子陽性って?
①リウマチ因子陽性の人
大人の慢性関節リウマチの80%がRF陽性だが、発症1年以内では50%しか陽性にならない。JRAのRF陽性率は20%。慢性関節リウマチではないがRF陽性、の人が慢性関節リウマチになる率は20%(RF高値の場合は80~90%、低値の場合は17~33%)。
②正常値は?
リウマチ因子の正常値は、RAテストでは陰性(-)、RF定量では20 IU/ml以下、RAHAおよびRAPAでは 40倍未満。RF陽性の人は、痛みや腫れがひいてCRPなどの炎症所見が陰性化しても、RF因子が全くの陰性となることはあまりない(ある程度は下がる)。
(3)検査方法
― ①定性法
|
|― 定量法 ― 免疫比濁法 ― ②ラテックスを使わない免疫比濁法(TIA法)
| | ∟ ③ラテックス凝集免疫比濁法(LA法)
| ∟ 免疫比朧法 ― ④ラテックスを使わない免疫比朧法(ネフェロメトリー法)
| ∟ ⑤ラテックス凝集免疫比朧法(ラテックス比朧法)
―― 半定量法 ― ⑥粒子凝集試験/ウサギIgG使用(RAPA法)
| ∟ ⑦粒子凝集試験/ヒツジ赤血球+ウサギIgG使用(RAHA法)
―― その他の検査 ― ⑧IgG型リウマチ因子測定/酵素免疫測定法(ELISA法)
∟ ⑨CA・RF/ECLIA法(電気化学発光法)
*①~⑤の検査の基本的特徴は、CRPの項の(4)検査方法を参照にすること。
〈「あなたの検査方法はこういう名前です」と言われるときの呼び方で分類すると〉
①RAテスト/リウマチ因子スクリーニング/
【検査方法】定性法;ラテックス凝集反応(LFT)/LA法(変性ヒトIgG吸着ポリスチレンラテックス粒子の凝集反応)
ヒトIgGをくっつけたラテックスの粒に血清中リウマチ因子が反応すると、粒が固まりになる(抗原抗体反応によって)。固まりの程度で「陰性」(-)、「陽性」(1+)(2+)(3+)、を判定する。測定値の数値化はできない。
②RF定量/リウマチ因子 定量【検査方法】TIA法(ラテックスを使わない免疫比濁法)
③ 〃 【検査方法】LA法(ラテックス凝集比濁法)/LIA法(ラテックス免疫比濁法)
④ 〃 【検査方法】(ネフェロメトリー法)
⑤ 〃 【検査方法】(ラテックス比朧法)(ラテックスネフェロメトリー法)
②と④はラテックスを使わないので、検査の方法としては古い方。正常値50 IU/ml以下。
③と⑤はラテックスを使うので、②と④よりは正確。正常値20 IU/ml以下。
RF定量が100 IU/mlで、ほぼ、関節リウマチが疑える。
軽度上昇:20~100 IU/ml,中等度上昇:100~200 IU/ml,高度上昇:200 IU/ml以上
⑥リウマチ因子測定【検査方法】RAPA/rheumatoid
arthritis particle agglutination /PA法(粒子凝集試験)
ウサギIgGから作った抗原を使い、患者の血清を40倍から、80倍,160倍・・・と、倍々に薄めていき、陽性になったもののうち、最高(に薄めた)倍数を抗体価(検査値)とする。正常値40倍未満
⑦リウマチ因子測定 【検査方法】RAHA/rheumatoid
arthritis hemagglutinatin test/HA法
ヒツジ赤血球に変性ウサギIgGを吸着させたゼラチンの受身赤血球凝集反応。RAPAとほぼ同じ
⑧IgG型リウマチ因子測定【検査方法】ELISA法(☆F)
IgMクラスでなく、IgGクラスのRFを測る。おもに、リウマチの活動性の有無や重症度の判定、治療効果の判定をしたいときに使う。また、IgG-RFは関節炎よりも血管炎に関係しているので、血管炎の予知に役立つ。IgM-RF陽性のRAの95%はIgG-RFも陽性、IgM-RF陰性のRAの75%はIgG-RF陽性なので、RAの診断にも使う
⑨CA・RF【検査方法】ECLIA法/電気化学発光免疫測定法(☆G)
1996年から保険適用になった、比較的新しい検査法。抗ガラクトース欠損IgG抗体(☆I)を調べる。前からある検査方法と比べて陽性率が高く、早期からの診断に役立ち、関節リウマチの活動性をよく反映すると言われている。基準値は6.0AU/ml未満。
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
☆A 炎症とは
「腫れている」「痛い」「膿んでいる」「熱がある」など、体の中で激しい反応が起こっている状態。炎症の原因として最も一般的なのは感染症や外傷。
☆B 血沈の亢進について
血沈が亢進する大きな原因は炎症だけではない。
例1 貧血:貧血の時は、透明の部分(血漿)が多い=赤血球が少ない。
例2 妊娠:妊娠の時は、循環血漿量が増えるので、相対的に貧血状態になりやすい。
例3 低アルブミン血症:アルブミンは負に荷電しているので、負に荷電している赤血球の反発を助ける
(赤血球が固まりになるのを防ぐ)。したがってアルブミンが減ると、赤血球が固まりになりやすい状態に
なる。また、アルブミンが減ると相対的にフィブリノーゲンやγグロブリン(どちらも赤血球が固まりになる
のを促進させる)が増える。
例1~3は炎症ではないので、血沈は亢進するが、CRPは陽性にならない。
☆C 補体の働き
体内に細菌が入ると、抗体がくっつく。「細菌+抗体」という固まり(免疫複合体☆F)ができたら補体がくっつく。これで好中球が細菌を食べやすくなる(補体や抗体がくっついた細菌は、特別な目印がついているようなもの)。また、補体は白血球や抗体を呼び寄せる。さらに補体は、細菌に直接穴を開けて細菌を殺す。
☆D 免疫複合体
本来は、異物に抗体がくっついたもの。ただし、自己免疫疾患では、自分の成分に抗体がくっつくことがある(自己抗体)。
☆E 免疫グロブリン(=ガンマグロブリン)(=抗体)
;アルブミン
;α1-グロブリン
血液に含まれる蛋白質 ;α2-グロブリン
;β-グロブリン(CRP)
;γ(ガンマ)-グロブリン /IgG,IgA,IgM,IgD,IgE
☆F ELISA法(Enzyme-Linked Immunosorbent Assay)/酵素免疫測定法
ある特定の蛋白質に対してだけ結びつく抗体(特異的抗体)を、検査サンプルと混ぜる
→サンプルのなかに「ある特定の蛋白質(抗原)」があれば、抗体がその抗原を捕まえる。①
→これに、酵素で目印したものを結合させる。②
→これに、酵素に対する基質を混ぜると、②の濃さ(①の多さ)によって色が出る。
・ CRPをELISA法で測る時は、冠動脈疾患の患者さんの微妙なCRPの変化を追う時などに使う。JRAでCRPを測る時は、ELISA法はまず使わない。
・抗核抗体をELISA法で調べると、キットに使う抗原の種類や量によって、疾患特異的抗核抗体への反応に差が大きい。そこでJRAでは蛍光抗体間接法のほうがよく使われる。
☆H ECLIA法/Electro Chemiluminescent Immunoassay(電気化学発光免疫測定法)
調べたい検体に、抗体をくっつけたビーズを反応させると、抗原抗体複合物ができる①
→このビーズを洗って、抗原抗体複合物に、別のビーズ付き抗体(光るもと)をつける②
→このビーズを洗って、電極上で電気エネルギーを加えると、②が光る。光の量は①と相関するので、それで濃度を読み取れる。
☆I 抗ガラクトース欠損IgG抗体
IgGに対する自己抗体のひとつ。つまり、リウマチ因子の一種。関節リウマチでは、IgGの糖鎖にガラクトースの欠損が多く、それに対して産生される抗体である抗ガラクトース欠損IgG抗体も増加している。そこで、これを測定するCA・RFは関節リウマチの診断に役立つ。
☆J サイトカイン
免疫細胞(リンパ球、好中球、マクロファージ)が分泌する。いろいろな免疫細胞がいろいろなサイトカインを分泌して、お互いを刺激して活性化したり、逆に抑制したりしている。関節リウマチに関係する主なサイトカインは、炎症性サイトカイン(IL-1,IL-6,IFN-γ,TNF-α)である。
☆K 触媒
昔、理科の時間に習いましたね。。。 過酸化水素水に二酸化マンガンを混ぜると過酸化水素が分解して酸素が出てくる、というの。二酸化マンガン自体は変化しませんが過酸化水素の分解速度を早くする、この作用が触媒。
![]()
![]()
このサイトに記載のある全てのテキスト、及び画像等の無断転載を禁じます。
copyright(C)2010眠りねずみ